排便出現4種異常,可能是腸道長了息肉

大腸息肉,又稱結直腸息肉,是常見的腸道良性病變。據統計,約90%的大腸癌由腸息肉惡變而來。

一般而言,腸息肉沒有明顯的特異性症狀,不少人是在體檢腸鏡時發現的。排便時的一些改變,可能是腸息肉在向我們發出預警。
腸息肉有哪些早期信號?什麼樣的腸息肉容易癌變?《生命時報》邀請專家,爲你一一解答。
受訪專家
華中科技大學同濟醫學院附屬協和醫院消化內科主治醫師 白濤
武漢協和醫院消化內科副主任醫師 向雪蓮
腸道長息肉的早期信號
腸道息肉是腸道黏膜受到刺激,開始增生,形成的一個小贅生物。通俗講,就是腸道上長了一些肉疙瘩,一般分爲非腫瘤性和腫瘤性息肉。
- 非腫瘤性息肉包括增生性息肉、幼年性息肉、炎性息肉、錯構瘤性息肉;
- 腫瘤性息肉包括腺瘤性息肉、鋸齒狀病變、遺傳有關息肉綜合徵。
腸息肉的大小、形態不一。小至幾毫米,大至幾釐米;數量上可從一個至數個不等,甚至整條腸子都是。若某一部位有兩個以上的息肉,就是“多發性息肉”。
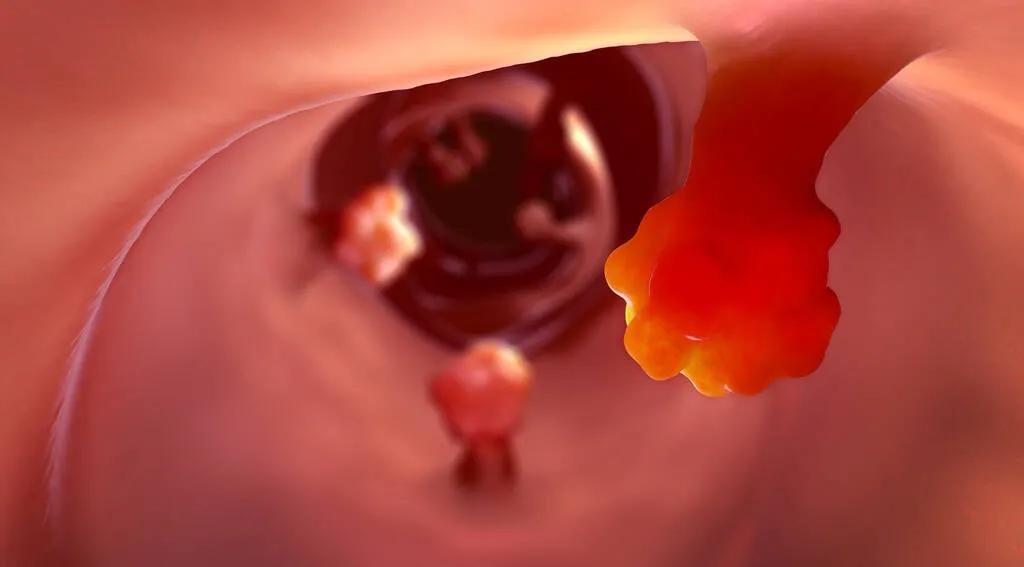
排便出現以下幾種情況,需引起重視,及時就醫檢查。
1. 便血。腸息肉導致的出血量較少,血色鮮紅,有時伴黏液。
2. 大便形狀改變。腸道內息肉導致糞便排出時受到擠壓,讓糞便變細或是表面帶有溝壑。
3. 排便習慣改變。腸道息肉可能會影響腸道蠕動和排便功能,導致排便習慣的改變,包括便祕、腹瀉或便祕與腹瀉交替出現。
4. 息肉脫垂。靠近肛門的息肉,排便時可能會因用力而脫垂出肛門外。頻繁脫垂可能影響生活質量,並引發其他併發症。
5類人愛長腸息肉
華中科技大學同濟醫學院附屬協和醫院消化內科主治醫師白濤提醒,以下5類人更容易發生腸息肉。
1年齡超過50歲
隨着年齡增長,腸道黏膜的代謝能力下降,慢性炎症和基因突變的積累增加,腸息肉的發生率顯著升高。
據統計,50歲以上人羣中,約30%的人有結腸息肉;60歲以上人羣中,40%~50%有結腸息肉。
2有腸癌家族史者
腸息肉具有一定的遺傳傾向,家族中有腸息肉或腸癌病史的人,患病風險顯著增加。
3代謝綜合徵患者
代謝綜合徵包括肥胖、高脂血症、2型糖尿病、高血壓等,這些因素均與腸息肉的發生密切相關。
例如,糖尿病患者的胰島素抵抗和高胰島素血癥可能直接刺激結直腸細胞增殖,促進息肉形成。
4飲食習慣不良者
長期攝入高脂肪、高糖、低纖維飲食的人羣更容易患腸息肉。高脂肪飲食會增加腸道內膽汁酸的量,刺激腸道黏膜,膳食纖維攝入不足則會減緩腸道蠕動,延長有害物質在腸道內的停留時間。
除此之外,吸菸和過量飲酒也會增加腸息肉的發生風險。
5慢性腸病患者
長期患有慢性腸炎、潰瘍性結腸炎、克羅恩病等慢性腸道疾病的人羣,由於腸道黏膜長期受到炎症刺激,腸息肉的發生風險顯著增加。
腸息肉離癌有多遠?
多數時候,腸息肉不會危害身體健康。不過,一些不良飲食習慣(常喫高脂肪、高糖食物)、不健康生活方式(如吸菸、飲酒、熬夜、久坐)以及家族遺傳因素,都可能會促使息肉細胞突變。
若未能及時處理,這些息肉細胞可能會失控增長,進而惡變,破壞腸道組織,最終引發腸癌。

武漢協和醫院消化內科副主任醫師向雪蓮介紹,臨牀中,腺瘤性息肉較常見。結直腸癌的發生一般遵循“腺瘤—癌”的規律,但從癌前病變進展到癌一般需要5~10年時間,因此即使存在腺瘤性息肉,也不用太緊張。
- 一般來說,帶蒂、直徑小於2釐米、表面光滑、活動度好的息肉是良性的;
- 黏膜下扁平、直徑大於2釐米、表面有出血或潰瘍的,往往提示息肉惡變。
總的來說,發現息肉後,醫生會根據腸息肉的大小、形態、病理結果決定其下一步治療方式。大家無需過度擔憂,只要在這期間定期檢查,及時發現異常並採取積極的干預措施,可阻斷其癌變的進程。
腸鏡檢查很重要
建議大家45歲左右去做一次胃腸鏡檢查,沒有腸息肉家族史和一級親屬患癌的高危人羣,之後每5年做一次腸鏡。
本身有腸息肉、有家族病史的人需要將起始篩查時間提前10年左右,在25~35歲進行腸鏡檢查。
不是所有息肉都必須切除
一般而言,腺瘤性息肉和家族性息肉病是一定要切除的,以防止其癌變。
幼年性息肉發生於幼兒期,患兒多爲10歲以下男孩;黑斑息肉綜合徵(PJS)患者可因慢性失血而繼發缺鐵性貧血,也可因息肉牽拉引發腸套疊。這兩種息肉如能確診,可考慮手術切除。至於其他情況,需要綜合臨牀判斷。
切除息肉後,定期複查
- 切除一兩個10毫米以下的炎性息肉、增生性息肉或錯構瘤性息肉,每2~3年複查一次;
- 切除兩個以上息肉,或10毫米以上的腫瘤性息肉,需要在切除後的第一年、第二年做腸鏡檢查,如果未發現問題,再每3~5年複查一次。
日常生活中要保持作息規律、適度運動、體重正常,多喫新鮮蔬果,少喫肥甘油膩食物,避免胃腸道慢性疾病,同時減少吸菸、飲酒或藥物刺激等,以預防結直腸癌的發生。▲
本期編輯:吳夢瑤

















