最新!2025版《糖尿病管理標準》發佈,這幾個建議一定要看
受訪專家:大連醫科大學附屬第二醫院內分泌科主任 蘇本利
環球時報健康客戶端記者 高嘉悅
12月10日,美國糖尿病學會正式發佈2025年《糖尿病管理標準》。作爲國際糖尿病領域的標杆性指南,新版指南相較於往年進行了更新與修訂,“環球時報健康客戶端”整理了與人們生活息息相關的新增建議與要點,並請大連醫科大學附屬第二醫院內分泌科主任蘇本利進行解讀。

脂肪肝術語更新。非酒精性脂肪性肝病(NAFLD)和非酒精性脂肪性肝炎(NASH)的術語分別更新爲代謝功能障礙相關性脂肪性肝病(MASLD)和代謝功能障礙相關性脂肪性肝炎(MASH),旨在消除肥胖帶來的污名化。蘇本利表示,新名稱強調了代謝疾病與糖前期和2型糖尿病的關係,有助於引導醫生和患者把關注點更多的放在營養與代謝紊亂問題上。強調篩選高肝纖維化風險患者實施代謝手術、強效GLP-Ras或雙靶點GLP-1/GIP製劑及吡格列酮聯合治療,適時請消化科醫生會診。
更新“2型糖尿病用藥路徑圖”。2型糖尿病用藥路徑圖是指導臨牀醫師在治療2型糖尿病患者時,根據患者的具體情況制定個體化用藥方案的參考工具。新版標準相比於上一版,最大的變化在於增加了MASLD的管理建議。蘇本利認爲,該更新體現了2型糖尿病患者肝臟健康的重要性。對於糖尿病患者來說,除了控制血糖,也要注意護肝。建議糖友們日常除了不要熬夜、確保心理狀態穩定、加強體育運動外,還要減少精加工食品的攝入。
提供具體可行的個體化血糖目標。2025版《糖尿病管理標準》提供了更加具體和可行的個體化血糖目標,旨在幫助患者更好地管理血糖,降低併發症風險。對於無嚴重低血糖或頻繁低血糖影響健康或生活質量的非妊娠成人患者,糖化血紅蛋白(A1C)目標小於7%是合適的;對於預期壽命有限或治療弊大於利的患者,更適合較爲寬鬆的A1C目標(如圖)。蘇本利提示,在制定和調整血糖管理方案時,還應根據患者的具體情況和醫生的判斷來確定。
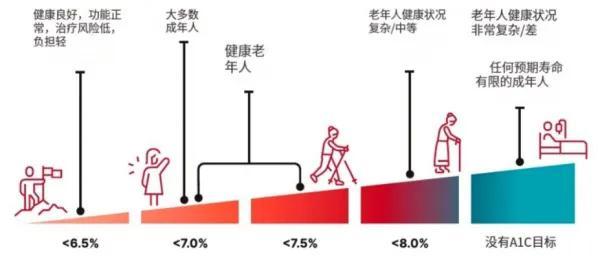
非妊娠成年患者個體化的糖化血紅蛋白(A1C)目標
新增睡眠健康相關內容。新版標準提出“睡眠”與運動、飲食等同等重要,是糖前期和2型糖尿病管理的核心組成部分。研究發現,習慣“晚睡晚起”的人相比“早睡早起”,2型糖尿病風險高出2.5倍。爲此蘇本利建議,爲確保身體的最佳健康狀態,成年人應每天獲得至少7小時的高質量睡眠。足夠的睡眠時間不僅能夠促進身體的恢復與修復,還能有效調節血糖水平,減少胰島素抵抗,從而降低糖尿病及其併發症的發生風險。
延緩1型糖尿病發病,藥物干預很重要。蘇本利介紹,Teplizumab-mzwv是全球首款獲批用於延緩1型糖尿病發作的藥物。相比於舊版,新版標準建議年齡≥8歲的2期1型糖尿病患者,應重視Teplizumab-mzwv的使用,可以延緩3期1型糖尿病的發生。
減重藥物實現體重達標,也要繼續用藥。在2型糖尿病的管理中,減重藥物的使用一直是一個備受關注的話題。舊版標準提出,對於大多數合併超重/肥胖的2型糖尿病成年患者,體重管理與血糖控制同等重要。但當使用減重藥物實現既定體重目標後,繼續還是停用藥一直缺乏權威專家建議。爲此,新版標準新增建議,在體重管理過程中,使用減重藥物達到減重目標後,仍需要繼續用藥。蘇本利對此進行了解釋。他指出,減重藥物在幫助患者實現體重達標方面發揮了重要作用,但一旦患者突然停藥,很可能會導致體重的迅速反彈。這種反彈不僅會讓患者失去之前的減重成果,還可能對心臟代謝系統造成進一步的損害,增加心血管疾病等併發症的風險。
當然,繼續用藥並不意味着患者可以無限制地依賴藥物。在體重管理過程中,患者還需要結合飲食、運動等生活方式干預措施,共同促進體重的穩定和下降。同時,患者也需要定期監測體重、血糖、血脂等指標,以及時調整治療方案。需提醒的是,減重藥物的使用需要在專業醫生指導下進行。醫生會根據患者的具體情況,選擇合適的藥物和劑量,並制定個性化的治療方案。因此,患者在用藥過程中應遵醫囑,切勿自行停藥或更改治療方案。
糖尿病合併慢性腎臟病患者血壓管理目標爲130/80毫米汞柱。蘇本利表示,高血壓不僅是糖尿病合併慢性腎臟病的結果,更是其進展的一個潛在風險因素。長期的高血壓狀態會對腎臟的微血管造成損害,導致腎臟功能逐漸下降。糖尿病患者因爲血糖代謝紊亂等原因,往往容易合併高血壓。這種合併症會進一步加重腎臟負擔,加速腎臟的損傷進程。新版標準建議糖尿病合併慢性腎臟病患者血壓應控制在130/80毫米汞柱以下,可以顯著延緩糖尿病腎病的進展並降低心血管事件發生風險。▲