孕期摸肚子會導致臍帶繞頸?假的!
流言
“孕期摸肚子會導致寶寶臍帶繞頸”
網上有很多人說:“孕媽媽們不要摸肚子,會導致臍帶繞頸。”
流言分析
這種說法毫無科學道理。
臍帶繞頸是胎兒在子宮內自主活動、翻身時,臍帶自然纏繞頸部形成的,多與臍帶長度、胎兒活躍度、羊水量有關,和外界撫摸沒有任何因果關係。
孕婦隔着肚皮、子宮和羊水,根本無法直接觸碰或牽動臍帶。正常輕柔摸肚子,既不會讓胎兒 “亂動”,更不會人爲製造纏繞。不必因爲這種說法放棄溫馨互動,也不用過度焦慮。
社交媒體上,不少母嬰博主告誡孕媽媽們不要摸肚子,聲稱會導致臍帶繞頸。
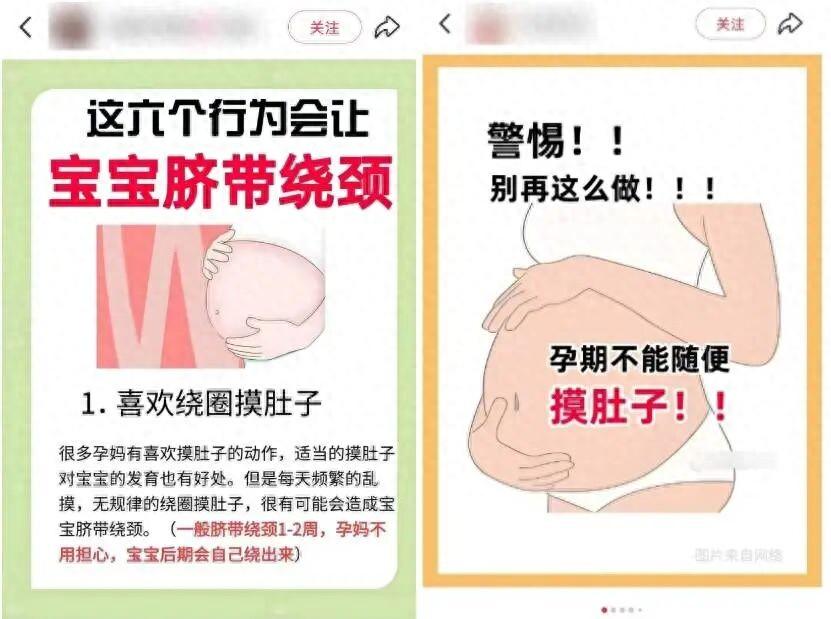
圖片來源於網絡
儘管很多網友對此說法將信將疑,但出於對寶寶安全的考慮,大多還是選擇照做。
可是,孕期摸肚子真的會導致寶寶臍帶繞頸嗎?那孕婦是不是都最好不要摸肚子了?
先說結論:不會。
臍帶繞頸是隨機事件
臍帶繞頸,顧名思義就是臍帶纏繞頸部,是分娩時的常見現象。一篇系統評價和薈萃分析[1]納入了 147 項研究,共計超過 27 萬例分娩,統計得出臍帶繞頸在分娩時的發生率約爲 22% ,其中絕大多數臍帶繞頸爲繞頸 1 周,也有少數繞頸 2 周,3 周及以上的就比較少見了。
那麼,超過五分之一的孕婦都生出了臍帶繞頸的寶寶,難道是因爲這五分之一的孕婦恰巧特別愛摸肚子,而其餘孕婦恰巧比較忍得住不摸嗎?
事實上,早有研究[2]顯示:臍帶繞頸的發生純粹是隨機事件,它本身就是寶寶宮內生活的正常組成部分,在妊娠的不同階段皆可發生,只是發生頻率會隨着妊娠的進展而逐漸增加。
即便不看嚴肅的科研論文,我們也可以通過想象一下寶寶在宮內的場景而進行大致的判斷。
你想,寶寶頭朝下蜷縮在溫暖的羊水裏,肚臍上一條和身高差不多長的臍帶蕩下來,不小心纏到脖子上,過會兒又自己鬆開,再正常沒有了對不對?如果寶寶的活動空間大一點,活動多一點,或者臍帶天生長一點,發生臍帶纏繞的幾率自然也會更高對不對?這和摸肚子能有什麼關係呢?
有網友給出的理論是,轉圈摸肚子會導致羊水產生漩渦,從而導致臍帶繞頸:
圖片來源於網絡
但這並不符合科學常識。別說腹部皮膚和寶寶之間隔着腹壁脂肪、肌肉、子宮這些厚厚的屏障,就算我們隔着塑料袋那薄薄的一層轉圈摸,袋子裏的水也不會產生漩渦,如果要說在水裏轉圈會形成漩渦,可誰又會把手伸進羊水裏轉圈呢?
還有網友表示摸肚子會讓寶寶在裏面轉圈圈,甚至有網友貼出了“專家”的解釋:

且不說出生後四個月左右纔有能力自主翻身的寶寶能不能在胎兒期間就覺醒如此強大的運動天賦,單就“子宮狹小空間”而言,確實沒有這麼多空間給寶寶完成“翻滾”、“跳躍”等高難度動作。
還有一個例子可以佐證:
孕中期有一項重要的產檢項目——大排畸 B 超。這項檢查之所以安排在這個時間段,是因爲此時胎兒已經長大到足夠看清肢體和重要器官的結構異常,但又沒有大到難以在子宮內轉身,活動空間足夠,正方便 B 超醫生做全身檢查。可即便如此,仍然有一些寶寶在 B 超檢查時因爲體位的關係看不清部分身體部位,需要囑咐媽媽多活動,等待寶寶有明顯胎動後再繼續排查。
如果摸肚子就能明顯改變胎兒體位,那檢查過程就不必如此繁瑣,直接通過撫摸腹部就能調整胎位了。從這一點也能看出,摸肚子並不會對胎兒體位造成顯著影響。

版權圖庫圖片,不授權轉載
發生臍帶繞頸
需要擔心嗎?
即便解釋了摸肚子不會導致臍帶繞頸,肯定還有很多孕婦及家屬出於謹慎選擇寧可信其有,不可信其無。而一些母嬰博主也正是利用了這種心理進行恐嚇式宣傳,讓媽媽們千萬不能因爲心存僥倖而導致臍帶繞頸的“嚴重後果”。那麼,臍帶繞頸真的是很嚴重的後果嗎?
如前文所說,臍帶繞頸本身就是寶寶宮內生活的正常組成部分,它很少與圍產期發病率和死亡率相關[2]。但臍帶繞頸引發的焦慮卻可能迫使寶寶的父母作出不符合寶寶及媽媽自身利益的醫療決策[3]。
出於這個考量,美國超聲醫學學會制定的標準產前超聲檢查指南中並未納入臍帶繞頸顯像[4],也就是說,考慮到臍帶繞頸是正常現象,超聲檢查中可以不常規報告臍帶繞頸的產前診斷情況。但對於複雜的臍帶纏繞(如存在單臍動脈、臍帶繞頸≥3 周、臍帶真結等),則需要謹慎隨訪,尤其當伴有胎動異常時[5]。
而當產科醫生面對單純臍帶繞頸的孕婦時,如果沒有其它異常,往往也只是囑咐孕婦像平常一樣認真數胎動,並不需要爲此專門更改產檢策略或額外增加註意事項。這也說明了大多數臍帶繞頸並不需要讓孕婦如臨大敵。
不理性的謠言不僅會增加不必要的焦慮,打擾孕婦本應享有的平和、穩定的心境,更有可能導致錯誤的醫療決策,增加孕婦的道德枷鎖。懷孕本就辛苦,怎麼連摸肚子的自由都要被剝奪呢?
照“謠”鏡
這種說法利用孕期焦慮製造恐慌,將毫無醫學因果關係的兩件事強行綁定,違背了基本生理常識。它以簡單粗暴的絕對化結論替代科學原理,披着 “過來人經驗”“爲寶寶好” 的外衣傳播,是典型的恐嚇式、無依據、易擴散的孕期僞科學謠言。
參考文獻
[1] Hayes DJL, Warland J, Parast MM, et al. Umbilical cord characteristics and their association with adverse pregnancy outcomes: A systematic review and meta-analysis. PLoS One. 2020;15(9):e0239630. Published 2020 Sep 24. doi:10.1371/journal.pone.0239630
[2] Clapp JF 3rd, Stepanchak W, Hashimoto K, Ehrenberg H, Lopez B. The natural history of antenatal nuchal cords. Am J Obstet Gynecol. 2003;189(2):488-493. doi:10.1067/s0002-9378(03)00371-5
[3] Kesrouani A, Daher A, Maoula A, Attieh E, Richa S. Impact of a prenatally diagnosed nuchal cord on obstetrical outcome in an unselected population. J Matern Fetal Neonatal Med. 2017;30(4):434-436. doi:10.1080/14767058.2016.1174993
[4] AIUM Practice Parameter for the Performance of Standard Diagnostic Obstetric Ultrasound. J Ultrasound Med. 2024;43(6):E20-E32. doi:10.1002/jum.16406
[5] Sherer DM, Roach C, Soyemi S, Dalloul M. Current Perspectives of Prenatal Sonographic Diagnosis and Clinical Management Challenges of Complex Umbilical Cord Entanglement. Int J Womens Health. 2021;13:247-256. Published 2021 Feb 24. doi:10.2147/IJWH.S285860
策劃製作
作者丨飛刀斷雨 飛刀斷雨 醫學科普作者 科普作家協會會員
審覈丨蘭義兵 浙江大學醫學院附屬婦產科醫院 副主任醫師 中華預防醫學會生育力保護分會青年委員會委員
策劃|楊雅萍
責編|楊雅萍
審校|徐來、張林林