心衰患兒“換心”等不起!三大技術方向破解兒童心臟移植“供心”難題

我國兒童心臟移植事業已進入加速發展階段,但供心短缺仍是臨牀救治的核心瓶頸。近日,國家兒童醫學中心、上海交通大學醫學院附屬上海兒童醫學中心張浩、鄭景浩、祝忠羣、傅立軍團隊在《中華器官移植雜誌》發表《中國兒童心臟移植的機遇與挑戰》。文章稱,通過擴大供心選擇範圍、推廣心室輔助裝置、探索異種移植三大關鍵路徑,有望提升兒童終末期心臟病的救治能力,爲更多心衰患兒帶來新生希望。
拓寬供體標準,盤活“供心池”
1995年,中山大學附屬第一醫院完成國內首例兒童心臟移植。如今,我國兒童心臟移植年手術量已從2015年的14例增長至2024年的148例,但相較於每年約4萬名心衰住院患兒的龐大基數,現有移植規模遠未滿足臨牀需求。
臨牀實踐表明,適度擴大供受者體重比範圍、開展ABO血型不相容移植以及規範使用心死亡器官捐獻供心,可在不顯著增加手術風險的前提下有效增加可用供心數量,大幅縮短患兒等待時間。
包括上海兒童醫學中心在內的國內心臟中心已成功實施嬰幼兒ABO血型不相容心臟移植,爲小年齡患兒開闢了新的救治通道。
心室輔助裝置搭建“生命橋樑”
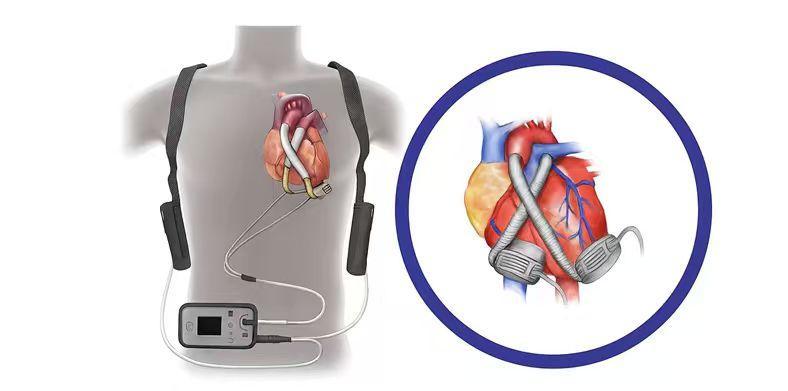
在供心難以及時獲取的窗口期,心室輔助裝置(VAD)成爲關鍵的“生命之橋”。第三代磁懸浮離心泵效率高、併發症少,既能幫助患兒維持循環等待移植,也爲部分心臟功能可逆的患兒爭取到心臟康復後撤機的機會。
國際數據顯示,VAD支持6個月後,超過八成患兒可獲得良好預後。隨着國產設備陸續上市,我國兒童機械循環支持水平正快速提升。不過,目前國內尚無適用於嬰幼兒的專用心室輔助裝置,微型化、低創傷的嬰幼兒裝置研發仍是未來重要方向。
異種移植或改寫供心困局
基因編輯豬-人異種心臟移植已在國際領域取得突破性進展。由於兒童免疫系統尚未成熟、免疫耐受性更佳,兒科異種移植具備獨特的天然優勢。
未來,經基因編輯的異種心臟有望作爲“生物泵”,爲危重嬰幼兒提供短期過渡支持,直至獲得同種異體移植機會。一旦免疫排斥、倫理法規等核心難題被攻克,異種移植或將徹底終結兒童供心短缺的困局。
此外,針對單心室Fontan術後衰竭等複雜先天性心臟病病例,依託兒童專科醫院先心病診療優勢,可通過精準匹配、個體化手術與精細圍術期管理,進一步提高移植成功率。
兒童醫學中心心血管學科帶頭人張浩表示,我國兒童心臟移植已從探索階段邁向高質量發展期,隨着更多高水平兒童醫學中心參與、技術迭代與多模式救治體系的完善,將有更多終末期心衰患兒重燃生命之光。