“復旦腫瘤”研究登《細胞》:事關“最毒乳腺癌”,偏頭痛藥有新用




北京時間今天(2月6日)凌晨,復旦大學附屬腫瘤醫院乳腺腫瘤中心主任邵志敏教授、復旦大學附屬腫瘤醫院副院長江一舟教授領銜團隊,聯合復旦大學腦科學轉化研究院倪金飛教授團隊,在《細胞》在線發表研究論文:首次揭示腫瘤中的感覺神經是導致部分三陰性乳腺癌患者免疫治療在短期內耐藥的“元兇”,並發現了一種用於治療偏頭痛的藥可用於增敏免疫治療,爲破解三陰性乳腺癌患者免疫治療耐藥提供了“中國方案”。
突破診療核心困局
三陰性乳腺癌約佔所有乳腺癌的15%至20%的,因惡性程度高、生存率低、5年內極易復發轉移的特點,被稱爲“最毒乳腺癌”。近年來,PD-1/PD-L1抑制劑等免疫治療給治療提供了新選擇,但仍有不少患者療效不佳,短期內出現耐藥的情況。
“既往研究免疫治療耐藥機制,視角多侷限於腫瘤細胞本身或免疫細胞功能層面,就像只聚焦了戰場內的敵我雙方,忽略了影響戰局的的環境因素。”邵志敏教授形象地闡釋,隨着癌症神經科學研究的深入發展,該研究團隊開始關注侵犯腫瘤組織的周圍神經系統,並意識到它們極有可能在調控腫瘤生長和影響治療效果方面起着作用。
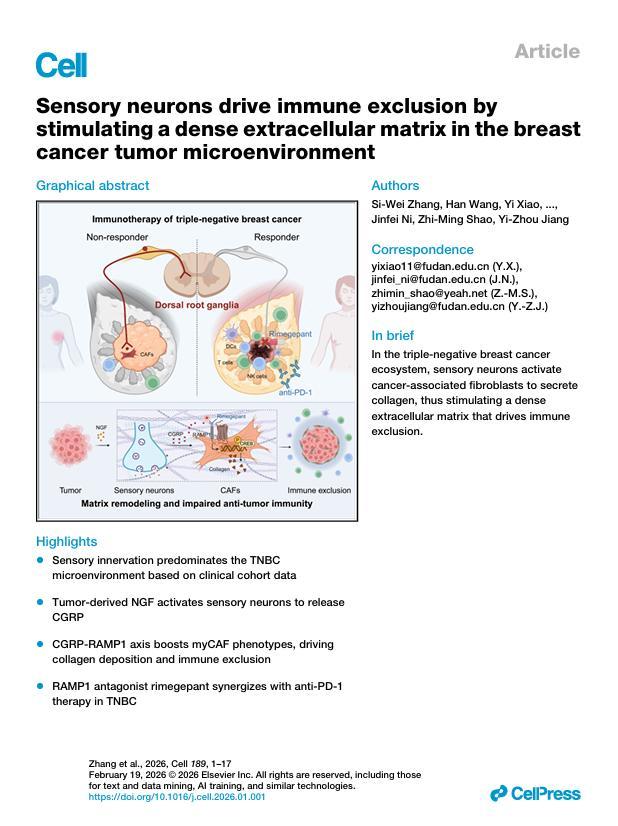
研究團隊基於360份三陰性乳腺癌臨牀樣本,通過大樣本數據分析證實,病理切片中“周圍神經侵犯”的現象,正是預判患者預後不佳、免疫治療效果差的重要“信號標識”。
“我們發現,三陰性乳腺癌患者的腫瘤內部主導神經爲傳導觸覺、痛覺的感覺神經,這類感覺神經豐富的腫瘤會呈現出‘免疫排斥’狀態。”邵志敏教授說,“這些感覺神經致使免疫細胞難以穿透腫瘤內部的核心區域,最終導致部分患者免疫治療效果不理想。”
找到耐藥“元兇”
爲找到感覺神經是如何影響“最毒乳腺癌”免疫應答及造成耐藥的原因,研究團隊基於神經相關動物模型開展深入探索,成功揭開了這一連串科學問題背後的答案。
研究發現,當感覺神經處於活躍狀態時,腫瘤內部會逐漸形成一層緻密的基質屏障,如同“隔離屏障”一般阻擋免疫細胞進入,直接將免疫細胞“拒之門外”。江一舟教授解釋:“腫瘤細胞會主動釋放信號激活感覺神經,而被激活的感覺神經則像戰場‘指揮官’,反過來調動腫瘤周圍的成纖維細胞,促使其大量產生膠原等物質,這些成分大量堆積後,便會形成一道讓免疫治療失效的隔離屏障。”
在此基礎上,研究團隊通過系列實驗進一步驗證了核心機制,當研究人員通過藥物抑制感覺神經後,腫瘤內部的“隔離屏障”作用明顯弱化,免疫細胞得以順利穿透屏障,進入腫瘤內部發揮殺滅腫瘤細胞的作用,腫瘤生長速度也會隨之減緩。
“此次研究首次證實了感覺神經是‘最毒乳腺癌’免疫耐藥的‘關鍵調控者’。這一發現顛覆了傳統認知——免疫治療的失效,並非藥物本身戰鬥力不足,更核心的原因在於腫瘤巧妙地藉助感覺神經構建起‘隔離屏障’,直接阻隔了免疫治療的積極作用。”邵志敏教授強調,這項創新性研究跳出了傳統框架,成功找到長期被忽視、但極具潛力的神經系統調控靶點,將“最毒乳腺癌”免疫治療耐藥機制從“看不見的障礙”轉化爲“可靶向的目標”。
“老藥新用”增敏治療
基於感覺神經介導免疫耐藥的機制被發現後,有沒有辦法干預呢?
研究團隊進一步探索發現,在多種動物模型中,通過藥物抑制感覺神經信號,不僅直接延緩腫瘤進展,還在與免疫治療聯合使用時,能增敏免疫治療,實現“1+1>2”的治療效果。
值得關注的是,研究中採用的關鍵神經信號抑制劑——瑞美吉泮(CGRP受體拮抗劑),是一款在國內外廣泛用於偏頭痛治療的藥物,具備成熟的臨牀安全性數據。
“‘老藥新用’的創新模式,相當於讓現成的‘臨牀武器’在抗癌領域發揮新效能,同時也有望縮短臨牀轉化週期,讓科研成果快速落地,造福患者。”江一舟教授表示。
作爲國內乳腺癌診療與研究的領軍團隊,邵志敏教授團隊十餘年來深耕三陰性乳腺癌領域,提出的“復旦分型”及系列精準治療臨牀研究,將難治性三陰性乳腺癌的治療有效率從10%提升到29%。目前,該醫院乳腺腫瘤中心患者五年生存率達93.6%,比肩國際一流水平。
“本次研究的核心價值,不僅在於首次揭示了感覺神經重塑腫瘤環境、阻擋免疫細胞的關鍵機制,更在於開創性引入癌症神經科學的研究維度。”邵志敏教授表示,這一創新成果提示,未來抗癌治療也要打破單一視角,將“神經、腫瘤、免疫”納入整體考量,爲乳腺癌精準治療開闢新方向。