在中國,爲什麼不吸菸者中也有很多肺癌患者? | 商周專欄
6.27 知識分子 The Intellectual
圖源:Freepik
撰文 | 商周
● ● ●
2025年6月25日,《人物》發表了一篇題爲《肺癌醫生,亞裔,從未吸菸,成爲肺癌四期患者》的文章[1],報道了斯坦福大學醫學院林彥峯教授的故事。
不吸菸的林教授是研究肺癌的醫生,尤其關注不吸菸肺癌,部分是因爲這一類肺癌在東亞(尤其是中國)人羣中高發。但不幸的是,林教授自己最近被診斷出了這種癌症,而且發現的時候已經是四期,擴散到了全身。
雖然知道自己的生命會在不久的將來結束,林教授在積極地接受治療的同時,也在努力以自己這個特殊的病例爲出發點,講授關於癌症的課程,讓人們對不吸菸肺癌給予了更多的關注。
驚人的差異
在全世界,每年大約有近2000萬的新增癌症病例,每年因爲癌症而死亡的人數也高達1000萬左右。在衆多種類的癌症中,奪去人類生命最多的就是肺癌,每年會導致近180萬人的死亡[2]。
我們通常說的肺癌並不是單一的疾病,而是一組肺部不同癌症的組合。根據癌變細胞的來源,肺癌可以分爲兩大類:非小細胞肺癌和小細胞肺癌,前者約佔所有肺癌病例的85%,後者約佔15%。非小細胞肺癌還會進一步被細分爲三種主要亞類:腺癌、鱗狀細胞癌(簡稱鱗癌)和大細胞癌,各自分別佔非小細胞癌的50%、35%和15%左右[2]。這些類型的肺癌源於不同的細胞類型:小細胞癌源自肺內的神經內分泌細胞,腺癌起源於終末細支氣管和肺泡上皮中的分泌細胞,鱗癌來源於支氣管黏膜的鱗狀上皮細胞,而大細胞癌則是缺乏特異性分化的上皮細胞癌變的結果[3]。
衆所周知,吸菸是導致肺癌最主要的因素[4],通過戒菸也可以大大地降低肺癌發生的風險[5],通常來說肺癌患者中的吸菸者往往佔一個很高的比例。
但一個令人不解的現象是,肺癌患者中吸菸者的比例在不同的人羣中存在巨大的差異。
比如在歐美國家,肺腺癌患者中絕大多數都有吸菸史,從不吸菸的只佔不到10%的比例[6,7]。而在東亞的日本和中國,肺腺癌患者中的不吸菸者比例卻都在40%以上[8,9];在一些來自中國的研究中,不吸菸的人在肺腺癌患者的比例甚至超過了80%[10,11]。
小於10% vs. 大於80%,這一差異不僅讓普通人感到喫驚,專家同樣感到不可思議。2021年,當我在和一位德國同事、研究肺癌病理的教授聊天時提到了這一差異時,他喫驚地瞪大了眼睛,表示難以置信。
這一巨大的差異,意味着不吸菸肺癌在中國人羣中發生的比例可能要大大高於歐洲人羣。但需要說明一下的是,用肺癌患者中不吸菸者的比例來說明肺癌在不吸菸人羣中的發病情況並不嚴謹。如果要評估吸菸人羣和不吸菸人羣的肺癌發生風險,科學的做法是去調查這兩個人羣中肺癌的發生率。
那麼,用嚴謹的肺癌發生率這一指標來衡量,東亞人羣中不吸菸者的肺癌發病風險是不是的確比其他地方高呢?
答案是肯定的,請看下面這組數據:
同樣是女性很少吸菸的國家或地區,非洲的阿爾及利亞女性肺癌發病率最低,每十萬人中每年的新增肺癌人數只有2.7;同在非洲的馬裏也不高,只有5.2;歐洲的西班牙的巴斯克地區稍微高一些,是8.6;而亞洲的情況則很不一樣,不僅較高而且不同區域的差異很大:印度次大陸最低,只有6.0左右;位於中東地區的科威特稍微高一些,但也只有11.2;日本要比科威特高上一倍左右,達到了20以上;而位於東南亞的菲律賓和新加坡則還要更高一些,均爲35左右;最高的則出現在中國,比如上海是40.2,香港就高達68.6,而天津則更是高達85.4[12]。
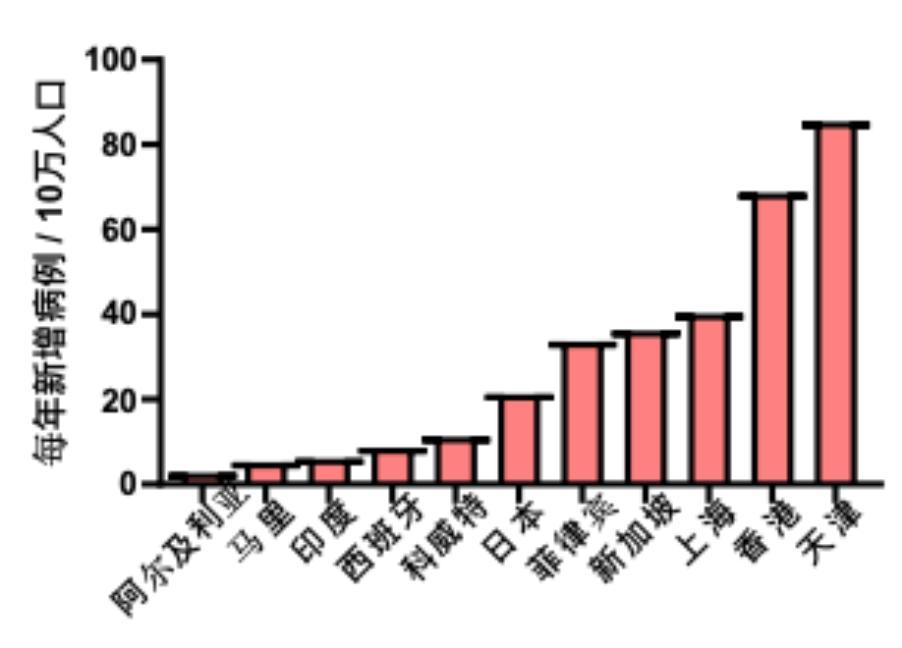
女性低吸菸地區女性肺癌患病率的比較(作圖:商周,數據來源:參考鏈接12)
換句話說,在中國的一些地區,不吸菸的女性的肺癌發病率大概是歐洲、非洲、印度等地區的10倍甚至以上!
吸菸肺癌vs.不吸菸肺癌
和吸菸所導致的肺癌相比,不吸菸者所患上的肺癌在很多方面有着明顯的不同。
首先表現在肺癌的種類上,吸菸能導致所有的肺癌類型,而不吸菸者所患上的主要是位於呼吸道末端的腺癌[8]。
其次是在性別差異上,不吸菸肺癌更容易發生在女性身上,尤其是東亞的女性[12]。
再次是在發病年齡上,不吸菸肺癌患者的發病年齡要年輕一些,兩者在發病年齡上的差異大約爲5年左右[11]。
以上三點體現在臨牀上,就是胸外科醫生經常注意到的一個現象:不吸菸肺癌經常是發生在相對年輕的女性身上的腺癌。
如果說以上三點顯示的是吸菸肺癌和不吸菸肺癌之間的一些容易覺察到的差異,那麼對這兩組病人進行基因水平的檢測,就能發現兩者之間深層次的不同[13,14]。
簡而言之,吸菸肺癌和不吸菸肺癌在基因突變的模式上有着很大的不同。比如,在80%以上的不吸菸肺癌患者身上有導致癌症的基因突變,而在吸菸肺癌的這一比例只有50%左右。而且在具體的導致癌變的基因突變上,不吸菸肺癌以表皮生長因子受體(EGFR)突變爲主(這也是讓林教授患上肺癌的基因突變),而吸菸肺癌則是大鼠肉瘤病毒癌基因同源物(KRAS)基因突變最爲常見。另外,部分的不吸菸肺癌患者在癌症相關免疫檢查點分子的表達上也有異常,這讓他們對PD1/PD-L1抑制劑的治療不如吸菸肺癌患者那樣敏感[13,14]。
也就是說,在基因層面,吸菸肺癌和不吸菸肺癌同樣有着明顯的差異,這讓人有理由相信兩者有着不同的癌變機制,也因此在治療的策略上應該有所不同[16]。和吸菸肺癌相比,非吸菸肺癌更多直接由驅動癌症的基因突變所導致(尤其是EGFR突變),這意味着相應的靶向療法會有所幫助。
那麼,爲什麼不吸菸肺癌的風險因素有哪些呢? 又是哪些因素誘導了這些驅動肺癌的基因突變呢?爲什麼不吸菸肺癌在東亞(尤其是中國)高發呢?
不吸菸肺癌高發的風險因素
影響不吸菸肺癌發生的因素很多,既有遺傳因素也包括環境因素。
在遺傳因素上,有些基因的多態性可能會增加肺癌在不吸菸者當中發生的風險。兩項分別來自中國和日本的研究就表明,這樣會增加不吸菸肺癌風險的基因位點至少有五個[15,16]。在這些能夠增加不吸菸肺癌風險的基因多態性當中,的確有些在東亞人羣中偏高,所以遺傳因素能夠部分解釋爲什麼非吸菸肺癌在東亞人羣中高發。
相比遺傳因素,環境因素則更復雜一些,也更重要一些。
關於環境因素,首先會讓人想起的可能就是二手菸。
由於對吸菸場所的限制不力,人們在家中以及公共場所都會暴露在二手菸的環境中,這就可能增加不吸菸者患上肺癌的風險。一項彙總了37項研究數據的大型薈萃分析就發現,吸菸者的非吸菸配偶肺癌風險上升27%,工作場所二手菸暴露者的肺癌風險也上升了23%[17]。
儘管二手菸的確讓一部分不吸菸者患上了肺癌,但它不太可能是用來解釋不吸菸肺癌高發的重要原因。因爲二手菸所導致的癌症應該和吸菸所導致的癌症類似,而不吸菸肺癌卻顯著不同於吸菸肺癌。
第二個候選的環境因素是廚房油煙暴露。
在許多東亞國家,家庭烹飪方式普遍採用高溫炒菜、煎炸、爆炒等方式,這會在通風不良的廚房中產生大量油煙。研究表明,高溫烹飪油(尤其是植物油)分解會產生包括多環芳香烴、揮發性有機化合物、醛類和微粒等在內的潛在致癌物。
所以,廚房油煙暴露不僅可能會增加非吸菸肺癌的風險,也可以用來部分解釋爲什麼東亞人羣中非吸菸肺癌高發。這也成爲了東亞地區公共健康研究中受到重視的問題,也吸引了一些流行病學家對這一問題開展研究。
這些研究的結果表明,廚房油煙暴露會將肺癌發生的風險提高74%左右,而如果廚房裏還沒有抽油煙機的情況下,這種風險就會提高到111%[18]。由於不同食用油的煙點(冒煙時的溫度)不同,利用它們來炒菜所帶來的風險也就有所區別。
所以,廚房油煙暴露是目前東亞非吸菸肺癌高發現象的重要因素之一。至於其中的機制,可能是因爲廚房油煙在被吸入後可導致氣道上皮細胞DNA損傷、氧化應激和慢性炎症;同時通過吸入沉積於肺泡,進而誘導驅動癌症基因突變(如EGFR突變)的發生,並最終導致肺癌的發生。
除了上面提到的遺傳因素、二手菸、廚房油煙暴露外,還有一些其他的因素同樣會增加非吸菸肺癌發生的風險,這包括大氣污染[19]、室內空氣污染(比如家庭用煤)[20]、職業環境暴露(比如石棉纖維)[21]、肺部基礎疾病(比如肺結核)[22]等,以及一些還尚未發現的因素。
總之,肺癌在東亞(尤其是中國)的不吸菸人羣中高發是一個非常值得關注的公共衛生問題,找到其中的原因可以幫助我們控制不吸菸肺癌的發生。即使現在我們對其中的原因還不是完全明確,但已經找到了一些風險因素,利用這些知識也可以制定出以下相應的措施:
1.降低廚房油煙暴露。可以通過增加蒸、煮、烤等少油煙的烹飪方法,減少帶有油煙的煎、炸和爆炒。在需要煎、炸和炒的時候,使用盡量低的溫度,或者避免使用煙點較低的食用油。同時普及高效的抽油煙機,也能減少廚房裏的油煙。
2.在室內和公共場所對吸菸進行限制,降低不吸菸者暴露於二手煙的機會。
3.杜絕可能導致肺癌的工作環境暴露,比如一些含有石棉、氡氣的行業。
4.治理空氣污染。既包括室外的空氣污染,也包括室內的因爲生物燃料所帶來的污染。
5.關注肺部基礎病的防治。
出臺相關的措施和建議是政府相關部門的事務,但具體的實行卻和每一個人的具體行爲有關,而支配這些行爲的,主要就是我們對這些風險因素的認知。
參考文獻:
(上下滑動可瀏覽)
1. 《肺癌醫生,亞裔,從未吸菸,成爲肺癌四期患者》,《人物》公衆號2025年6月25日
2. Sung et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021;71(3):209–49.
3. Herbst et al. The biology and management of non-small cell lung cancer. Nature. 2018;553(7689):446–454.
4. Khuder SA. Effect of cigarette smoking on major histological types of lung cancer: a meta-analysis. Lung Cancer. 2001;31(2–3):139–48.
5. Khuder et al. Effect of smoking cessation on major histologic types of lung cancer. Chest. 2001;120(5):1577–83.
6. Capewell et al. Lung cancer in young patients. Respir Med. 1992;86(6):499–502.
7. Nagy-Mignotte et al. Primary lung adenocarcinoma: characteristics by smoking habit and sex. Eur Respir J. 2011;38(6):1412–9.
8. Cho et al. Proportion and clinical features of never-smokers with non-small cell lung cancer. Chin J Cancer. 2017;36(1):20.
9. Seki et al. Cigarette smoking and lung cancer risk according to histologic type in Japanese men and women. Cancer Sci. 2013;104(11):1515–22.
10. Chen et al. Lymph node metastasis in Chinese patients with clinical T1 non-small cell lung cancer: A multicenter real-world observational study. Thorac Cancer. 2019;10(3):533–42.
11. Shan et al. Chinese never smokers with adenocarcinoma of the lung are younger and have fewer lymph node metastases than smokers. Respir Res. 2022 Oct 29;23(1):293.
12. Thun et al. Lung cancer occurrence in never-smokers: an analysis of 13 cohorts and 22 cancer registry studies. PLoS Med. 2008;5(9):e185.
13. Devarakonda et al. Genomic Profiling of Lung Adenocarcinoma in Never-Smokers. J Clin Oncol. 2021;39(33):3747–58.
14. Zhang et al. Genomic and evolutionary classification of lung cancer in never smokers. Nat Genet. 2021;53(9):1348–59.
15. Lan et al. "Genome-wide association analysis identifies new lung cancer susceptibility loci in never-smoking women in Asia." Nat Genet. 2012 Apr;44(12):1330–1335.
16. Shiraishi et al. A genome-wide association study identifies two new susceptibility loci for lung adenocarcinoma in the Japanese population. Nat Genet. 2012 Jul 15;44(8):900
17. Hackshaw et al. The accumulated evidence on lung cancer and environmental tobacco smoke. BMJ. 1997;315(7114):980–988.
18. Zhong et al. Lung cancer and indoor air pollution arising from Chinese-style cooking among nonsmoking women living in Shanghai, China. Epidemiology. 1999 Sep;10(5):488-94.
19. Hamra et al. Outdoor particulate matter exposure and lung cancer: a systematic review and meta-analysis. Environ Health Perspect. 2014 Sep;122(9):906-11.
20. H Dean Hosgood 3rd et al. Household coal use and lung cancer: systematic review and meta-analysis of case-control studies, with an emphasis on geographic variation. Int J Epidemiol. 2011 Jun;40(3):719-28.
21. Karjalainen et al. Asbestos exposure and the risk of lung cancer in a general urban population。Scand J Work Environ Health. 1994 Aug;20(4):243-50.
22. Yu et al. Increased lung cancer risk among patients with pulmonary tuberculosis: a population cohort study. J Thorac Oncol. 2011 Jan;6(1):32-7.